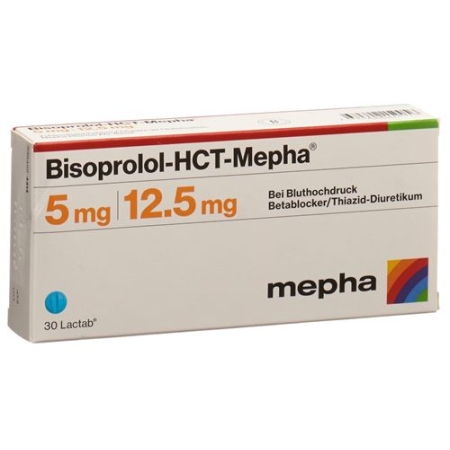
Bisoprolol HCT Mepha 5/12.5 mg 30 Lactabs
Bisoprolol HCT Mepha 5/12.5 mg 30 Lactabs
-
4459.81 RUB
При оплате криптовалютой:
Ваша прибыль 445.98 RUB / 5.05 USDT

- Наличие: Нет в наличии
- Производитель: Mepha Schweiz AG
- Модель: 5638523
- ATC-код C07BB07
- EAN 7680602150056
Состав:
Состав:
Magnesium stearat, Calciumhydrogenphosphat, Hydrochlorothiazid 12.5 mg , Maisstärke, Titandioxid (E171), Indigocarmin (E132), Bisoprolol fumarat 5 mg , Hypromellose, Chinolingelb, Macrogol 400, Siliciumdioxid anhydrat, Brillantblau (E133), Bisoprolol, Polysorbat 80, Cellulose, mikrokristalline, Überzug:.Hydrochlorothiazid 12.5 mg
Glycyrrhizin bzw. die daraus freigesetzte Glycyrrhetinsäure aus der Süssholzwurzel hemmt dosisabhängig die 11beta-Hydroxysteroid-Dehydrogenase und damit den Abbau von Cortisol zu Cortison. Cortisol hat eine relativ starke mineralokortikoide Wirkung und steigert so die Ausscheidung von Kalium und die Reabsorption von Natrium: Hypokaliämie und Blutdruckanstieg sind die Folgen.
Verstärkte Kaliumverluste möglich - Gefahr der Hypokaliämie
Die Einnahme von Süssholz-Zubereitungen über wenige Tage bis Wochen kann Kaliumverluste hervorrufen, die die Wirkungen der kaliuretischen Diuretika verstärken. Symptome der Hypokaliämie sind Muskelschwäche und -krämpfe, Hyporeflexie, Herzklopfen, Obstipation und typische EKG-Veränderungen.
Während der Behandlung mit kaliuretischen Diuretika sollen Süssholzwurzel-haltige-Präparate (meist Husten- oder Magenpräparate) durch geeignete Alternativen ohne Süssholzwurzel ersetzt werden.
Nicht empfohlen (vorsichtshalber kontraindiziert)
Antihypertensiva - PseudoephedrinPseudoephedrin ist ein potentes Alpha- und Beta-Sympathomimetikum. Man geht davon aus, dass Pseudoephedrin die Wirkung der Antihypertensiva antagonisieren könnte. Eine kleine klinische Studie bei Patienten mit kontrollierter Hypertonie hat jedoch keine signifikante Wirkung auf dem systolischen oder diastolischen Blutdruck gezeigt.
Verminderte Wirksamkeit der Antihypertensiva möglich
Die gleichzeitige Behandlung mit Pseudoephedrin könnte die Wirksamkeit der Antihypertensiva beeinträchtigen.
Die gleichzeitige Behandlung mit Antihypertensiva und Pseudoephedrin wird nicht empfohlen.
Nicht empfohlen (vorsichtshalber kontraindiziert)
Vorinostat - Stoffe, die hypokaliämisch wirken könnenVorinostat kann Hypokaliämien verursachen, die häufig eine Anpassung der Dosierung erforderlich gemacht haben. Bei gleichzeitiger Behandlung mit Vorinostat und hypokaliämisch wirkenden Stoffen wird daher eine Addierung der hypokaliämischen Wirkungen erwartet.
Erhöhtes Risiko von Hypokaliämie
Bei gleichzeitiger Behandlung mit Vorinostat und hypokaliämisch wirkenden Stoffen kann sich das Risiko einer Hypokaliämie erhöhen.
Eine gleichzeitige Behandlung mit Vorinostat und hypokaliämisch wirkenden Stoffen wird im Allgemeinen nicht empfohlen. Andernfalls sollen die Kaliämie und, falls erforderlich, das EKG engmaschig kontrolliert werden.
Nicht empfohlen (vorsichtshalber kontraindiziert)
Digitalis-Glykoside - Diuretika, kaliuretischeThiazid- und Schleifendiuretika erhöhen die Kaliumausscheidung. Im Verlauf einer Dauertherapie ohne gleichzeitige Behandlung mit kaliumsparenden Diuretika tritt bei bis zu 40 % der Patienten eine Hypokaliämie (Kaliumserumkonzentration <3,5 mmol/l) auf. Die hemmende Wirkung der Herzglykoside auf die Membran-ATPase wird durch eine verminderte Kaliumkonzentration in der Myokardzelle verstärkt. Ausserdem wird unter Diuretika vermehrt Magnesium ausgeschieden, was die Toxizität der Herzglykoside ebenfalls verstärken kann. In einer Studie war das Risiko einer Digoxin-Intoxikation auf das Dreifache erhöht, wenn die Patienten gleichzeitig ein Diuretikum erhielten. Die gleichzeitige Behandlung mit weiteren hypokaliämisch wirkenden Arzneistoffen (Glukokortikoide, Beta-Sympathomimetika, Laxantien, i.v.-Penicilline, Insulin, Theophyllin) erhöht das Risiko von Hypokaliämien ebenso wie Erbrechen und Diarrhoe, renale Kaliumverluste sowie kaliumarme Ernährung.
Verstärkte Wirkung der Herzglykoside - Gefahr von Herzrhythmusstörungen
Im Verlauf einer gleichzeitigen Behandlung mit Herzglykosiden und kaliuretischen Diuretika kann eine verstärkte Herzglykosid-Wirkung auftreten, wenn eine Hypokaliämie eintritt. Unter diesen Umständen können Herzrhythmusstörungen und weitere Symptome einer Herzglykosid-Intoxikation (Schwindel, Müdigkeit, Farbensehen (gelb), Gesichtsfeldausfälle, gastrointestinale Störungen) auftreten.
Ist eine Kombinationstherapie erforderlich, soll - wie auch bei alleiniger Herzglykosid-Behandlung - die Kalium-Serumkonzentration sehr sorgfältig überwacht und bei Bedarf durch Kaliumsupplemente auf hochnormale Werte (ca. 4,5-5,0 mmol/l) gebracht werden; schnelle Änderungen der Serumkaliumkonzentration sind aber zu vermeiden. Bei Kombination mit einem kaliumsparenden Diuretikum, einem ACE-Hemmer oder einem Angiotensin-Antagonisten sowie bei kaliumreicher Ernährung (Trockenobst, Nüsse, Bananen, Aprikosen, Zitrusfrüchte) treten Hypokaliämien signifikant seltener auf; dennoch muss auch in diesen Fällen damit gerechnet werden.
Überwachung bzw. Anpassung nötig
Lithiumsalze - DiuretikaErhöhte Lithium-Serumkonzentrationen werden dadurch erklärt, dass Lithium praktisch vollständig glomerulär filtriert und zu 80 % parallel zu Natrium aus dem proximalen Tubulus reabsorbiert wird. Bei Therapie mit Diuretika wird Natrium vermehrt ausgeschieden. Dadurch steigt kompensatorisch die Natriumreabsorption, was auch eine erhöhte Lithiumreabsorption zur Folge hat.
Verstärkte Lithium-Toxizität
Die gleichzeitige Behandlung mit kaliuretischen oder kaliumretinierenden Diuretika kann die Wirkungen von Lithium innerhalb einiger Tage, manchmal auch nach einem längeren Zeitraum, verstärken. Lithium-Intoxikationssymptome wie Polyurie, Polydipsie, Durchfall, Erbrechen, Muskelschwäche, Muskelzuckungen, Hyperreflexie, Müdigkeit, Koordinations-, Konzentrations- und Artikulationsstörungen, Konfusion, Somnolenz, Schwindel, Nystagmus und Tremor können auftreten. Schwere Lithiumintoxikationen zeigen sich durch Tinnitus, verschwommenes Sehen, Ataxie, Apathie, kardiovaskuläre Störungen (QT-Verlängerung, ventrikuläre Tachykardien, Kreislaufkollaps), Niereninsuffizienz und Koma und können tödlich ausgehen. Bei Polyurie durch Lithium können Diuretika einen paradoxen antidiuretischen Effekt haben.
Die gleichzeitige Behandlung mit Lithium und Diuretika ist zu vermeiden, wenn die Lithium-Serumkonzentrationen nicht sehr engmaschig überwacht werden können; die Lithium-Dosierung muss nach Bedarf angepasst werden. Patienten, die mit Lithium therapiert werden, sollen ohnehin über die Symptome einer Lithium-Intoxikation gut informiert werden, damit bereits bei den ersten Anzeichen die Lithium-Dosis reduziert wird. Auf ausreichende Kochsalz-Zufuhr ist zu achten.
Überwachung bzw. Anpassung nötig
Diuretika, kaliuretische - Antiphlogistika, nicht steroidaleUnter nicht-steroidalen Antiphlogistika steigt der periphere Gefässwiderstand. Dies könnte auf einer verminderten Synthese vasodilatatorischer Prostaglandine oder einer erhöhten Ansprechbarkeit der Gefässwände auf vasokonstriktorische Reize beruhen. Darüber hinaus könnte die natriumretinierende Wirkung der nicht-steroidalen Antiphlogistika eine Rolle spielen. An der Wirkung von Schleifendiuretika ist die Freisetzung von renalen Prostaglandinen (Vasodilatatation, Elektrolyttransport) beteiligt, die durch nicht-steroidale Antiphlogistika gehemmt wird.
Verminderte diuretische und antihypertensive Wirkung
Die blutdrucksenkenden und die diuretischen Effekte der kaliuretischen Diuretika können durch nicht-steroidale Antiphlogistika abgeschwächt werden. Der mittlere arterielle Blutdruck steigt in der Regel um weniger als 5-10 mmHg. Ein Blutdruckanstieg um 5 mmHg bedeutet für den Patienten auf längere Sicht ein erhöhtes Herzinfarkt- und Schlaganfall-Risiko. Bei Patienten mit Hypovolämie oder Dehydratation kann die gleichzeitige Behandlung mit nicht-steroidalen Antiphlogistika akutes Nierenversagen und akute Verschlechterung einer Herzinsuffizienz auslösen.
Wenn gleichzeitig über länger als 2 Wochen mit Antiphlogistika und kaliuretischen Diuretika behandelt wird, sind Blutdruck sowie Herz- und Nierenfunktion - besonders bei Patienten mit Risikofaktoren - sorgfältig zu überwachen; das Diuretikum ist nach Bedarf höher zu dosieren. Auf die Entwicklung einer Hypovolämie oder einer Dehydratation ist besonders zu achten. Der Wechsel auf ein Analgetikum aus einer anderen Gruppe (z. B. Opioid-Analgetika) soll erwogen werden; ein Wechsel auf andere Antihypertonika verspricht wenig Erfolg, da nicht-steroidale Antiphlogistika auch deren Wirkung abschwächen können. Bei kurzfristiger Antiphlogistika-Gabe (1-2 Wochen) ist eine mässige Blutdruckerhöhung bei Patienten ohne Risikofaktoren in der Regel nicht relevant.
Überwachung bzw. Anpassung nötig
Vitamin-D-Derivate - Thiazid-DiuretikaAdditive Effekte: Thiazid-Diuretika vermindern die Calcium-Exkretion und können bereits alleine eine Hyperkalziämie hervorrufen. Vitamin-D-Derivate erhöhen ebenfalls über verschiedene Mechanismen die Calciumkonzentrationen im Serum.
Erhöhtes Risiko einer Hyperkalziämie
Im Verlauf einer Langzeitbehandlung mit Thiazid-Diuretika kann in Einzelfällen eine symptomatische Hyperkalziämie auftreten; bei Zufuhr von Vitamin D in hoher Dosis oder über längere Zeit steigt dieses Risiko. Übelkeit und Erbrechen, Obstipation, Schwindel, Verwirrtheit, Ataxie, gesteigertes Durstempfinden, Polyurie und Muskelschwäche können auftreten. Zusätzliche Calciumgaben erhöhen das Risiko weiter.
Patienten, die mit Thiazid-Diuretika behandelt werden, sollen Vitamin D nur unter ärztlicher Überwachung anwenden; in diesem Fall soll die Calcium-Serumkonzentration (normal: 2,25-2,75 mmol/l) überwacht werden. Auf Zeichen einer Hyperkalziämie ist zu achten.
Überwachung bzw. Anpassung nötig
Photosensitizer - Stoffe, die phototoxisch wirkenEin additiver oder synergistischer phototoxischer Effekt wird erwartet. In einem Fall entwickelte eine Patientin unter der Behandlung mit Johanniskraut 6 Stunden nach Einnahme von 40 mg/kg Aminolevulinsäure erythematöse Hautausschläge und Schwellungen an lichtexponierten Stellen. Unter der Gabe von Glukokortikoiden bildeten sich die Hautreaktionen nach Abschuppung zurück.
Verstärkte phototoxische Effekte
Theoretisch kann die gleichzeitige Anwendung von Photosensitizern (Porphyrin-Derivate, Aminolevulinsäure-Derivate, Psoralene) mit weiteren phototoxischen Arzneimitteln (Amiodaron, Chinolone, Phenothiazin-Derivate, Sulfonamide, Sulfonylharnstoff-Derivate, Tetracycline, Thiazid-Diuretika, Johanniskraut, Griseofulvin) die phototoxischen Effekte verstärken und vermehrt oder verstärkt UV-Erytheme an lichtexponierten Körperstellen hervorrufen.
Die gleichzeitige Behandlung mit Photosensitizern und weiteren phototoxischen Arzneimitteln soll vermieden werden. Phototoxische Arzneimittel sollen rechtzeitig (mindestens 10 Tage) vor Anwendung des Photosensitizers und bis einige Tage danach abgesetzt oder durch Behandlungen ohne phototoxische Eigenschaften ersetzt werden. Wenn das phototoxische Arzneimittel nicht abgesetzt werden kann, soll der Patient darauf hingewiesen werden, dass eine erhöhte Lichtempfindlichkeit auftreten kann und er sich für einige Tage vor der Sonne schützen muss.
Überwachung bzw. Anpassung nötig
Amphotericin B (parenteral) - Diuretika, kaliuretischeAmphotericin B verursacht häufig Tubulusschäden und kann dadurch bei bis zur Hälfte der Patienten eine Hypokaliämie hervorrufen; bei liposomalem Amphotericin B ist dies aber deutlich seltener. Auch Thiazid- und Schleifendiuretika erhöhen die Kaliumausscheidung, was eine Hypokaliämie auslösen kann. Die Effekte können sich addieren.
Erhöhtes Risiko von Hypokaliämien, Nephrotoxizität
Bei gleichzeitiger Behandlung mit Amphotericin B (parenteral) und kaliuretischen Diuretika werden verstärkte Kaliumverluste und eine verstärkte Nephrotoxizität erwartet.
Bei Patienten, die Amphotericin B parenteral erhalten, müssen ohnehin die Nierenfunktion und die Serumelektrolyte regelmässig kontrolliert werden, besonders Kalium und Magnesium. Wenn die gleichzeitige Behandlung mit kaliuretischen Diuretika erforderlich wird, ist dies besonders wichtig.
Überwachung bzw. Anpassung nötig
Thiazid-Diuretika - AnionenaustauscherAnionenaustauscher binden Thiazid-Diuretika und vermindern so deren Absorption aus dem Gastrointestinaltrakt.
Verminderte Wirksamkeit der Thiazid-Diuretika
Die gleichzeitige Einnahme mit Colestyramin bzw. Colestipol kann die Wirksamkeit von Thiazid-Diuretika beeinträchtigen.
Thiazid-Diuretika sollen mindestens eine Stunde vor oder vier Stunden nach Anionenaustauschern eingenommen werden.
Überwachung bzw. Anpassung nötig
Diuretika - Carboxamid-DerivateEs handelt sich um additive Effekte. Bei den Carboxamid-Derivaten treten Hyponatriämien häufig und meist in den ersten Monaten der Behandlung auf. Die Häufigkeit steigt mit zunehmender Dosierung. Diuretika können durch vermehrte Natriumaussscheidung zu einer Hyponatriämie führen.
Erhöhtes Risiko einer Hyponatriämie
Bei gleichzeitiger Behandlung mit Carboxamid-Derivaten (Carbamazepin, Eslicarbazepin, Oxcarbazepin) und Diuretika ist das Risiko für eine chronische Hyponatriämie (normal: 135-150 mmol/l) erhöht. Diese kann ohne oder mit klinische Symptome wie Kopfschmerzen, Schwindel, Ödemen, Übelkeit, Verwirrtheit und in schweren Fällen Krampfanfällen auftreten.
Vor einer gleichzeitigen Behandlung mit Carboxamid-Derivaten und Diuretika soll die Serum-Natrium-Konzentration bestimmt werden. Danach soll die Serum-Natrium-Konzentration etwa alle 2-4 Wochen oder entsprechend der klinischen Notwendigkeit bestimmt werden, d.h. wenn während der Behandlung klinische Zeichen einer Hyponatriämie auftreten.
Überwachung bzw. Anpassung nötig
Azol-Antimykotika - DiuretikaAzol-Antimykotika können Elektrolytstörungen (einschliesslich Hypokaliämie) verursachen, wahrscheinlich indem sie mit der Aldosteron-Biosynthese interferieren. Die Diuretika können ebenfalls zu einer Hypokaliämie führen. Es wird daher erwartet, dass diese Wirkungen additiv sind.
Erhöhtes Risiko für Elektrolytstörungen
Bei gleichzeitiger Behandlung mit Azol-Antimykotika und Diuretika kann es zu klinisch relevanten Elektrolytstörungen (insbesondere Hypokaliämie) kommen.
Bei gleichzeitiger Behandlung mit Azol-Antimykotika und Diuretika sollen die Elektrolyte, insbesondere Kalium, kontrolliert werden.
Überwachung bzw. Anpassung nötig
ACE-Hemmer - Diuretika, kaliuretischeBei Patienten mit Natrium- und/oder Volumenmangel, z. B. durch Diuretika-Therapie, wird der Blutdruck hauptsächlich über das Renin-Angiotensin-System reguliert - die Plasmarenin-Aktivität ist erhöht. Wird unter diesen Umständen ein ACE-Hemmer gegeben, so unterbricht er dieses Regulationssystem, die Angiotensin- und Aldosteron-Bildung werden gehemmt und der Blutdruck fällt stark ab. Nierenfunktionsstörungen beruhen wahrscheinlich auf einer starken Blutdrucksenkung mit verstärkten Natriumverlusten.
Initial starker Blutdruckabfall möglich
Bei Patienten unter Behandlung mit kaliuretischen Diuretika können zu Beginn einer ACE-Hemmer-Therapie in Einzelfällen ein starker Blutdruckabfall mit Benommenheit und Schwindel sowie eine Verschlechterung der Nierenfunktion auftreten.
Vor Beginn der ACE-Hemmer-Behandlung soll ein bestehender Natrium- und/oder Volumenmangel ausgeglichen werden. Ein vorübergehendes Absetzen 2-3 Tage vor Beginn der ACE-Hemmer-Therapie oder eine Dosisreduktion von kaliuretischen Diuretika soll erwogen werden. Falls dies nicht möglich ist, soll die ACE-Hemmer-Therapie mit halbierter Dosis eingeleitet werden. In den ersten Stunden nach Behandlungsbeginn soll der Blutdruck sorgfältig beobachtet werden. Dem Patienten soll empfohlen werden, sich hinzulegen, wenn eine symptomatische Hypotonie mit Schwindel oder Ohnmacht auftritt. Die Nierenfunktion und das Serumkalium sollen überwacht werden; bei Bedarf soll das Absetzen der Medikamente erwogen werden.
In bestimmten Fällen Überwachung bzw. Anpassung nötig
Diuretika, kaliuretische - LaxantienDer gewohnheitsmässige Dauergebrauch (Missbrauch) von Laxantien kann zu einer ausgeprägten Hypokaliämie führen. Ebenso treten im Verlauf einer Dauertherapie mit kaliuretischen Diuretika ohne gleichzeitige Gabe von kaliumsparenden Diuretika bei ca. 35-50 % der Patienten Kaliummangelzustände auf.
Verstärkte Kaliumverluste bei Laxantienmissbrauch
Bei gleichzeitiger Dauertherapie mit kaliuretischen Diuretika und Laxantien ist die Gefahr einer Hypokaliämie im Verlauf der Behandlung erhöht. Symptome der Hypokaliämie sind Muskelschwäche und -krämpfe, Hyporeflexie, Herzklopfen, Obstipation und typische EKG-Veränderungen.
Abführmittel sollen möglichst kurzfristig angewandt werden. Ihr Dauergebrauch führt zu Kaliumverlusten, die ihrerseits die Obstipation verstärken. Dies wiederum gibt Anlass zu vermehrtem Laxantiengebrauch. Deshalb sollen Laxantien möglichst gemieden und statt dessen Quellstoffe (z. B. Leinsamen, Flohsamen, indische Flohsamen) verwendet werden.
In bestimmten Fällen Überwachung bzw. Anpassung nötig
Angiotensin-II-Antagonisten - Diuretika, kaliuretischeBei Patienten mit Natrium- und/oder Volumenmangel, z. B. durch Diuretika-Therapie, wird der Blutdruck hauptsächlich über das Renin-Angiotensin-System reguliert - die Plasmarenin-Aktivität ist erhöht. Wird unter diesen Umständen ein Angiotensin-Antagonist gegeben, so unterbricht er dieses Regulationssystem, die Angiotensin-Wirkung wird gehemmt und der Blutdruck fällt stark ab.
Initial starker Blutdruckabfall möglich
Bei Patienten, die nach längerer Behandlung mit kaliuretischen Diuretika erstmals einen Angiotensin-Antagonisten (Sartan) erhalten, kann in Einzelfällen der sogenannte First-dose-Effekt mit starkem Blutdruckabfall, Benommenheit und Schwindel auftreten.
Um einen First-dose-Effekt zu verhindern, soll vor Beginn der Behandlung mit Angiotensin-Antagonisten ein bestehender Natrium- und/oder Volumenmangel ausgeglichen werden. Ein vorübergehendes Absetzen oder eine Dosisreduktion von kaliuretischen Diuretika soll erwogen werden. In den ersten Stunden nach Behandlungsbeginn soll der Blutdruck sorgfältig beobachtet werden. Dem Patienten soll empfohlen werden, sich hinzulegen, wenn eine symptomatische Hypotonie mit Schwindel oder Ohnmacht auftritt.
In bestimmten Fällen Überwachung bzw. Anpassung nötig
Protonenpumpenblocker - DiuretikaAdditive Effekte: Schwere Hypomagnesiämien traten bei Patienten auf, die für mindestens 3 Monate, meist aber für mindestens 1 Jahr mit Protonenpumpenblockern behandelt wurden. Dies könnte mit einer verminderten Magnesium-Absorption zusammenhängen. Auch Diuretika können Hypomagnesiämien hervorrufen bzw. hemmen die kompensatorisch erhöhte Rückresorption von Magnesium. Bei gleichzeitiger Behandlung mit Protonenpumpenblockern und Diuretika ist das Risiko für eine Hypomagnesiämie erhöht.
Erhöhtes Risiko einer Hypomagnesiämie
Bei gleichzeitiger, mehrmonatiger Behandlung mit Protonenpumpenblockern und Diuretika ist das Risiko von schweren Hypomagnesiämien offenbar erhöht. Diese können mit Erschöpfungszuständen, Tetanie, Delirium, Krämpfen, Schwindel und ventrikulären Arrhythmien verbunden sein.
Verschreibungsfreie Varianten der Protonenpumpenblocker sind von der Wechselwirkung nicht betroffen, wenn sie bestimmungsgemäss in niedriger Dosierung über maximal 14 Tage eingenommen werden. Bei Patienten, die über mehrere Monate sowohl Protonenpumpenblocker als auch Diuretika erhalten, sollen die Magnesiumkonzentrationen im Plasma überwacht werden. Als alternativer Säureblocker kommt Ranitidin in Frage; Magnesiumsupplemente können unter weiterer Überwachung eingenommen werden.
In bestimmten Fällen Überwachung bzw. Anpassung nötig
Antidiabetika - Thiazid-Diuretika und AnalogeDie verminderte Glucosetoleranz scheint mit der Hypokaliämie durch die kaliuretischen Diuretika in Zusammenhang zu stehen: Je niedriger die Kalium-Plasmakonzentration desto wahrscheinlicher ist eine Hyperglykämie. Bei einer Hypokaliämie sind die Glucoseutilisation, die Insulinsekretion sowie die Wirksamkeit des Insulins vermindert.
Verminderte blutzuckersenkende Wirkung
Thiazid-Diuretika können die Glucosetoleranz beeinträchtigen. Bei Patienten mit manifestem Diabetes mellitus kann es zu einer Verschlechterung der Stoffwechsellage kommen. Ein latenter Diabetes mellitus kann im Verlauf einer Dauertherapie mit Thiazid-Diuretika manifest werden.
Bei Diabetes mellitus (besonders mit Proteinurie) soll Bluthochdruck bevorzugt mit RAS-Blockern (ACE-Hemmer, Angiotensin-Antagonisten, Renin-Inhibitoren) behandelt werden. Aber auch Thiazid-Diuretika kommen in Frage. Wenn Diabetiker mit Thiazid-Diuretika behandelt werden, sollen die Glucose- und die Kalium-Konzentrationen besonders engmaschig überwacht und bei Bedarf die Dosis des Antidiabetikums angepasst bzw. Kalium-Supplemente gegeben werden. Die zusätzliche Behandlung mit kaliumsparenden Diuretika oder ACE-Hemmern kann sinnvoll sein. Bei Schleifendiuretika ist das Ausmass dieser Interaktion geringer, so dass diese, unter Beachtung der Indikation, als alternative Diuretika in Frage kommen. Die Kombination aus einem ACE-Hemmer mit Hydrochlorothiazid kann die Blutglucose sowohl erhöhen als auch senken, da ACE-Hemmer hypoglykämisch wirken können (siehe Monographie Antidiabetika-ACE-Hemmer).
Vorsichtshalber überwachen
Diazoxid - Thiazid-Diuretika und AnalogeDiazoxid ist verwandt mit den Thiazid-Diuretika und hat wie diese hyperglykämische und hyperurikämische, jedoch eher antidiuretische Effekte. Diazoxid wirkt hyperglykämisch hauptsächlich durch reversible Hemmung der Insulinausschüttung aus den Beta-Zellen des Pankreas. Die hyperglykämische Wirkung beginnt innerhalb einer Stunde nach der Einnahme und persistiert normalerweise nicht länger als 8 Stunden. Thiazid-Diuretika haben in einer Studie bei Langzeitanwendung bei 30 % der Patienten eine Glucoseintoleranz hervorgerufen.
Verstärkte hyperglykämische und hyperurikämische Wirkung
Die hyperglykämischen und hyperurikämischen Wirkungen von Diazoxid und den Thiazid-Diuretika können bei gleichzeitiger Behandlung verstärkt sein.
Bei gleichzeitiger Behandlung mit Diazoxid und Thiazid-Diuretika sollen die Blutglucose- und Harnsäurekonzentration besonders sorgfältig überwacht und bei Bedarf die Dosen der Arzneistoffe angepasst werden. Bei schweren Hypoglykämien wurde Diazoxid auch in Kombination mit Thiazid-Diuretika eingesetzt. Darüber hinaus können Thiazid-Diuretika der Natriumretention und Ödembildung unter Diazoxid entgegen wirken.
Vorsichtshalber überwachen
Diuretika, kaliuretische - Gluko- bzw. MineralokortikoideMineralokortikoide und Glukokortikoide mit starker Mineralokortikoid-artiger Wirkung, vor allem Hydrocortison, bewirken eine Natrium- und Wasserretention sowie eine vermehrte Kaliumausscheidung. Thiazid-und Schleifendiuretika erhöhen ebenfalls die Kaliumausscheidung. Die Effekte können sich addieren, wodurch sich die Gefahr einer Hypokaliämie erhöht. In einer Studie trat bei etwa 25 % der Patienten, die nur ein kaliuretisches Diuretikum erhielten, eine Hypokaliämie (<3,5 mmol/l) auf. Bei Kombination mit einem kaliumsparenden Diuretikum waren es 15 %. Bei gleichzeitiger oraler oder parenteraler Behandlung mit Prednison betrug die Häufigkeit etwa 30 %.
Verstärkter Kaliumverlust - erhöhte Gefahr einer Hypokaliämie
Bei gleichzeitiger Dauertherapie mit kaliuretischen Diuretika und Gluko- bzw. Mineralokortikoiden ist die Gefahr einer Hypokaliämie im Verlauf der Behandlung erhöht. Symptome der Hypokaliämie sind Muskelschwäche, Hyporeflexie, Somnolenz und typische EKG-Veränderungen.
Bei gleichzeitiger Anwendung von Gluko- bzw. Mineralokortikoiden und kaliuretischen Diuretika soll die Kalium-Serumkonzentration sorgfältig überwacht und bei Bedarf Kalium substituiert werden. Bei Kombinationen mit kaliumsparenden Diuretika (Spironolacton, Amilorid, Triamteren) ist das Risiko einer Hypokaliämie geringer. Die Wechselwirkung ist vor allem bei hochdosierter, systemischer Langzeitanwendung von Gluko- bzw. Mineralokortikoiden zu erwarten. Bei inhalativer, nasaler und intraartikulärer Anwendung ist sie nicht ganz auszuschliessen. Bei Anwendung auf der Haut und am Auge ist sie unwahrscheinlich.
Vorsichtshalber überwachen
Calciumsalze - Thiazid-DiuretikaThiazid-Diuretika vermindern die Calcium-Exkretion und können selten bereits alleine eine Hyperkalziämie hervorrufen. Eine zusätzliche Calcium-Supplementierung erhöht daher das Risiko einer Hyperkalziämie.
Erhöhtes Risiko einer Hyperkalziämie
Im Verlauf einer Langzeitbehandlung mit Thiazid-Diuretika kann in Einzelfällen eine symptomatische Hyperkalziämie auftreten; durch Zufuhr von Calciumsalzen in hoher Dosis oder über längere Zeit wird dieses Risiko erhöht. Übelkeit und Erbrechen, Obstipation, Schwindel, Verwirrtheit, Ataxie, gesteigertes Durstempfinden, Polyurie und Muskelschwäche können auftreten.
Patienten, die mit Thiazid-Diuretika behandelt werden, sollen Calcium-Supplemente nur unter ärztlicher Überwachung anwenden; in diesem Fall soll die Calcium-Serumkonzentration (normal: 2,25-2,75 mmol/l) überwacht werden. Calcium-haltige Antazida sollen durch Aluminium- oder Magnesium-haltige Präparate ersetzt werden. Auf Zeichen einer Hyperkalziämie ist zu achten.
Vorsichtshalber überwachen
Diuretika, kaliuretische - Beta-SympathomimetikaSowohl Beta-Sympathomimetika als auch Diuretika rufen dosisabhängig Kaliumverluste hervor, so dass sich ihre Effekte addieren können.
Erhöhte Inzidenz von Hypokaliämien
Die gleichzeitige Behandlung mit Beta-Sympathomimetika und kaliuretischen Diuretika kann die Inzidenz von Hypokaliämien erhöhen. Symptome der Hypokaliämie (Serumkonzentration <3,5 mmol/l) sind Muskelschwäche, Hyporeflexie, Somnolenz und typische EKG-Veränderungen.
Bei gleichzeitiger Behandlung mit Beta-Sympathomimetika und kaliuretischen Diuretika sollen die Kalium-Serumkonzentrationen besonders sorgfältig kontrolliert werden. Besondere Vorsicht ist bei schwerem Asthma angezeigt, weil eine Hypoxie die Effekte einer Hypokaliämie auf den Herzrhythmus verstärken kann.
Vorsichtshalber überwachen
Diuretika - SGLT2-HemmerAdditive diuretische Effekte: SGLT-2-Hemmer steigern die Diurese und senken den Blutdruck. So wurden in klinischen Studien mit Canagliflozin unter der 300-mg-Dosis vermehrt Nebenwirkungen mit Bezug auf einen Volumenmangel gesehen. Sie traten am häufigsten in den ersten drei Monaten auf. In mehreren Studien wurden keine klinisch-relevanten pharmakokinetischen Wechselwirkungen zwischen Diuretika und SGLT-2-Inhibitoren gefunden.
Verstärkte Diurese: Dehydrierung und Blutdruckabfall möglich
In mehreren Studien verstärkten SGLT-2-Inhibitoren den diuretischen Effekt von Thiazid- und Schleifendiuretika und erhöhten somit das Risiko für eine Dehydrierung (Volumenmangel) und eine Hypotonie mit Schwindel und Blutdruckabfällen.
Unter der Therapie mit SGLT-2-Inhibitoren sollen bei Patienten mit dem Risiko für Volumenmangel Elektrolyte und Blutdruck sorgfältig überwacht werden. Entwickelt sich ein Volumenmangel, soll der SGLT-2-Inhibitor abgesetzt werden, bis der Volumenmangel korrigiert ist. Auf eine ausreichende Flüssigkeitszufuhr ist zu achten.
Vorsichtshalber überwachen
Steinkohlenteer - Stoffe, die phototoxisch wirkenEin additiver oder synergistischer phototoxischer Effekt wird erwartet.
Verstärkte phototoxische Effekte
Theoretisch kann die gleichzeitige Anwendung von Steinkohlenteer mit weiteren photosensibilisierenden Arzneimitteln (Amiodaron, einige nicht-steroidale Antiphlogistika, Chinolone, Griseofulvin, Johanniskraut, Phenothiazin-Derivate, Sulfonamide, Sulfonylharnstoff-Derivate, Tetracycline, Thiazid-Diuretika ) vermehrt oder verstärkt UV-Erytheme an lichtexponierten Körperstellen hervorrufen.
Photosensibilisierende Arzneimittel sollen während einer Behandlung mit Steinkohlenteer mit Vorsicht und nicht ohne ärztlichen Rat angewandt werden; die direkte Bestrahlung mit UV-Licht (Sonne, Solarium) ist zu vermeiden.
Vorsichtshalber überwachen
Ciclosporin - DiuretikaVermutlich handelt es sich um additive Effekte. Nierenfunktionsstörungen und Hyperurikämie sind sehr häufige bzw. häufige unerwünschte Wirkungen von Ciclosporin; Nierenfunktionsstörungen begünstigen eine Hyperurikämie. Auch Diuretika können Harnsäurespiegel erhöhen.
Erhöhtes Risiko für Nephrotoxizität und Hyperurikämie
Bei gleichzeitiger Behandlung mit Ciclosporin und Diuretika scheint das Risiko für Nephrotoxizität und Hyperurikämie bzw. Gicht erhöht zu sein.
Ist die gleichzeitige Behandlung mit Ciclosporin und Diuretika erforderlich, dann sollen Nierenfunktion und Harnsäurespiegel besonders sorgfältig überwacht werden.
Vorsichtshalber überwachen
Antidepressiva - DiuretikaAntidepressiva können infolge einer inadäquaten Sekretion des antidiuretischen Hormons (SIADH) eine Hyponatriämie hervorrufen. Fälle von Natrium-Serumkonzentrationen unter 110 mmol/l wurden berichtet. In einer grossangelegten Kohortenstudie waren vor allem Serotonin-Reuptake-Hemmer (besonders Citalopram), aber auch trizyklische Antidepressiva mit einer Hyponatriämie assoziiert, während Mianserin kein erhöhtes Risiko aufzeigte. Diuretika können ebenfalls Natriumverluste und auch Kaliumverluste bewirken und zu einer Hyponatriämie oder Hypokaliämie führen, die das Risiko von ventrikulären Tachykardien (Torsade de pointes) additiv mit den Antidepressiva erhöht.
Erhöhtes Risiko für Hyponatriämien und ventrikuläre Arrhythmien
Die gleichzeitige Behandlung mit Antidepressiva und Diuretika kann im Verlauf der Behandlung das Risiko für eine Wasserintoxikation bzw. eine Hyponatriämie mit Kopfschmerzen, Übelkeit, Verwirrtheit, Schwäche und in schweren Fällen Krampfanfällen erhöhen. Des Weiteren begünstigt eine durch Diuretika ausgelöste Hypokaliämie das Auftreten von ventrikuläre Arrhythmien (Torsade de pointes) durch Antidepressiva. Symptomatische Schwindel- oder Ohnmachtsanfälle können auftreten.
Antidepressiva und Diuretika sollen mit Vorsicht gleichzeitig eingesetzt werden. Die Kalium und Natrium-Serumkonzentrationen sollen im Verlauf der gleichzeitigen Behandlung häufiger gemessen werden. Wird eine Hyponatriämie festgestellt, soll zunächst die Flüssigkeitszufuhr eingeschränkt werden (Trinken nur bei Durst, Überwachung des Körpergewichts); wenn möglich sollen die auslösenden Arzneimittel abgesetzt werden. Weitergehende therapeutische Massnahmen können nötig werden. Bei einer Verlängerung der frequenzkorrigierten QTc-Zeit von mehr als 60 ms bzw. auf über etwa 460-500 ms sollen die Risiko-Arzneimittel abgesetzt werden. Ausserdem sollen die Patienten über das Risiko informiert werden und bei Schwindel, Benommenheit, Palpitationen und Ohnmachtsanfällen sowie bei Durchfall oder Erbrechen (Elektrolytstörungen) umgehend einen Arzt aufsuchen. Der Verzehr von Lakritze ist zu meiden.
Vorsichtshalber überwachen
Bisoprolol fumarat 5 mg
Produktion und Freisetzung von Mediatoren der Anaphylaxie wie Histamin werden durch eine Beta-Blockade vermehrt. Gleichzeitig wird die Empfindlichkeit des kardiovaskulären Systems, der Atmungsorgane und der Haut auf diese Mediatoren erhöht. Dies gilt sowohl für Beta1- als auch für Beta2-Blocker, da die Rezeptoren, die die Mediator-Freisetzung regulieren, gleichermassen blockiert werden. Die Wirkung von Epinephrin kann unter Beta-Blockade vermindert sein oder ganz ausbleiben; trotzdem soll Epinephrin im Fall anaphylaktischer Reaktionen auch unter Beta-Blockade gegeben werden. Mehrere Fälle schwerer anaphylaktischer Reaktionen wurden mit der gleichzeitigen Beta-Blocker-Behandlung in Verbindung gebracht; in einer Studie allerdings an 142 Patienten mit Insektenstich-Allergie, die desensibilisiert wurden, war die Häufigkeit von allergischen Reaktionen (8,5 %) bei Patienten unter Beta-Blockade nicht häufiger als bei Patienten ohne Beta-Blockade (8,0 %). Schwere anaphylaktische Reaktionen wurden nicht beobachtet.
Verstärkung anaphylaktischer Reaktionen möglich
Beta-Blocker können anaphylaktische Reaktionen unter der diagnostischen oder therapeutischen Anwendung (Desensibilisierung) von Allergenextrakten verstärken und schwere anaphylaktische Reaktionen (z.B. Schwindelgefühl, Übelkeit, Erbrechen, Tachykardie oder Dyspnoe) hervorrufen. Diese Patienten können unter Umständen nicht auf die Epinephrin-Dosis ansprechen, die üblicherweise zur Behandlung anaphylaktischer Reaktionen angewendet wird. Sublingual applizierte Allergenextrakte rufen seltener anaphylaktische Reaktionen hervor als subkutan applizierte.
Die subkutane und inhalative Anwendung von Allergenextrakten zur Diagnose oder zur Desensibilisierung während einer Behandlung mit Beta-Blockern - auch am Auge - gilt als kontraindiziert. Bei kardiovaskulären Indikationen kommen alternative Arzneimittel wie Calciumantagonisten in Frage. ACE-Hemmer sind bei subkutaner Desensibilisierung gegen Insektengifte ebenfalls kontraindiziert; siehe Monographie Allergenextrakte-ACE-Hemmer. Auch aus Augenzubereitungen werden Beta-Blocker absorbiert; systemisch wirksame Plasmakonzentrationen können resultieren.
Schwerwiegende Folgen wahrscheinlich - kontraindiziert
MAO-Hemmer - Beta-BlockerUnter MAO-Hemmern kommt es zu einem intraneuralen Anstieg der Noradrenalin-Konzentration. Die Blockade der Beta1- und Beta2-Rezeptoren durch Beta-Blocker könnte die Stimulation von Alpha-Rezeptoren durch Noradrenalin stärker hervortreten lassen und so einen Blutdruckanstieg und eine Bradykardie auslösen. Allerdings wurden bisher nur 2 Fälle von Bradykardien bei gleichzeitiger Behandlung mit Phenelzin und Nadolol bzw. Metoprolol berichtet. Besonders bei nicht-selektiven Beta-Blockern wie Propranolol und Nadolol ist dies zu erwarten, da hier keine vasodilatatorische Gegenregulation durch Aktivierung der Beta2-Rezeptoren erfolgen kann. Da sowohl MAO-Hemmer als auch Beta-Blocker den Blutdruck senken, ist auch eine additive Blutdrucksenkung denkbar. In einer kleinen Studie senkte die zusätzliche Anwendung von Moclobemid den Blutdruck von 5 Patienten unter Metoprolol-Therapie systolisch um 10-15 mmHg und diastolisch um 5-10 mmHg.
Bradykardie, überschiessender Blutdruckanstieg oder Blutdruckabfall nicht auszuschliessen
Unter gleichzeitiger Behandlung mit einigen Beta-Blockern (Celiprolol, Carvedilol, Metoprolol, Labetalol, Atenolol, Acebutolol, Bisoprolol, Betaxolol, Propranolol, Pindolol, Timolol, Sotalol, Oxprenolol) und einem MAO-Hemmer wird ein überschiessender Blutdruckanstieg befürchtet. Bisher wurden allerdings nur Bradykardien in 2 Fällen berichtet. Auch eine verstärkte Blutdrucksenkung ist theoretisch möglich.
Die meisten Hersteller von Beta-Blockern führen die gleichzeitige Behandlung mit MAO-Hemmern (ausgenommen MAO-B-Hemmer) als Kontraindikation an. Die Datenlage stützt diese Angabe allerdings nicht. In den Herstellerinformationen zu MAO-Hemmern findet sich kein Hinweis auf diese Wechselwirkung. Die Bedeutung der Wechselwirkung kann derzeit nicht eingeschätzt werden; wenn MAO-Hemmer und Beta-Blocker trotz haftungsrechtlicher Bedenken gleichzeitig eingesetzt werden, sollen die Patienten sehr sorgfältig überwacht werden.
Nicht empfohlen (vorsichtshalber kontraindiziert)
Beta-Blocker - PseudoephedrinPseudoephedrin ist ein Alpha- und Beta-Sympathomimetikum und löst Vasokonstriktion aus. In Monotherapie hat Pseudoephedrin arterielle Vasospasmen, u.a. Koronarspasmen, ausgelöst. Man geht davon aus, dass die gleichzeitige Behandlung mit Beta-Blockern und Pseudoephedrin zu einer ungehinderten Alpha-Rezeptorstimulation und verstärkter Vasokonstriktion führen kann. Dies ist besonders bei nicht-selektiven Beta-Blockern wie Propranolol zu erwarten, da hier keine vasodilatatorische Gegenregulation durch Aktivierung der Beta2-Rezeptoren erfolgen kann. Zusätzlich kann es durch einen vagalen Reflex zu einer Verstärkung der negativ chronotropen Wirkung der Beta-Blocker und damit zu einer Bradykardie kommen.
Blutdruckanstieg und Bradykardie möglich
Bei gleichzeitiger Behandlung mit Beta-Blockern und Pseudoephedrin kann es zu starkem Blutdruckanstieg und einer Reflexbradykardie kommen.
Die gleichzeitige Behandlung mit Beta-Blockern und Pseudoephedrin wird nicht empfohlen.
Nicht empfohlen (vorsichtshalber kontraindiziert)
Beta-Blocker - Verapamil, DiltiazemVerapamil und Diltiazem hemmen ebenso wie Beta-Blocker die AV-Überleitung und können negativ inotrop wirken. Bei einer Kombinationstherapie können sich daher die kardiodepressiven Wirkungen beider Arzneistoffe verstärken. Darüber hinaus hemmen sowohl Diltiazem als auch Verapamil den hepatischen Metabolismus von Metoprolol und Propranolol. Auch die Hemmung von P-Glycoprotein durch Verapamil kann eine Rolle spielen. In einigen Studien wurde auch ein hemmender Effekt einiger Beta-Blocker auf den Metabolismus von Diltiazem und Verapamil gefunden.
Verstärkte kardiodepressive Wirkungen - Bradykardie, Hypotonie, Herzinsuffizienz
Obwohl eine Kombinationsbehandlung mit Beta-Blockern und Calciumantagonisten vom Verapamil-Typ von Nutzen sein kann, kommt es in einigen Fällen zu unerwünscht starken, kardiodepressiven Effekten. Besonders mit Verapamil kann es zu Überleitungsverzögerungen mit AV-Block, Bradykardie, Herzinsuffizienz und schwerer Hypotonie kommen.
Wenn eine Kombinationsbehandlung angezeigt ist, z. B. bei Angina pectoris, müssen die Patienten besonders zu Beginn sehr sorgfältig auf verstärkte kardiodepressive Effekte überwacht werden. Die i.v.-Gabe eines oder beider Arzneistoffe ist kontraindiziert - ausser in der Intensivmedizin. Esmolol i.v. darf frühestens 48 h nach Absetzen von Verapamil angewandt werden. Die Wechselwirkung ist auch bei Beta-Blocker-Augenzubereitungen zu beachten: Bei Patienten mit eingeschränkter Herztätigkeit soll die gleichzeitige Behandlung mit Beta-Blocker-Augenzubereitungen und Verapamil bzw. Diltiazem vermieden werden. Dihydropyridin-Derivate wie Nifedipin können als alternative Calciumantagonisten erwogen werden, weil sie weniger kardiodepressiv wirken und den Metabolismus von Propranolol und Metoprolol weniger als Diltiazem und Verapamil beeinträchtigen, aber auch hier sind additive Effekte bei gleichzeitiger Behandlung mit Beta-Blockern möglich.
Überwachung bzw. Anpassung nötig
Insuline - Beta-Blocker, kardioselektiv bzw. vasodilatierendVor allem unspezifische Beta-Blocker, die sowohl beta1- als auch beta2-Rezeptoren hemmen, können die Blutzuckerregulation über verschiedene Mechanismen verändern und dadurch die Insulinresistenz verstärken. Bei einer Hypoglykämie hemmen die Beta-Blocker die durch den Sympathikus vermittelten gegenregulatorischen hyperglykämischen Effekte (Glykogenolyse, Gluconeogenese) sowie die ebenfalls durch den Sympathikus ausgelösten Warnsymptome. Bei erhöhten Serumkonzentrationen von Adrenalin und gleichzeitiger Blockade der beta1- und beta2-Rezeptoren tritt die Stimulation der Alpha-Rezeptoren als Vasokonstriktion und Blutdruckanstieg stärker in Erscheinung. Bei kardioselektiv bzw. vasodilatierend wirkenden Beta-Blockern ist diese Wirkung ebenfalls nicht ganz auszuschliessen. Die Selektivität kann in höheren Dosierungen verloren gehen. Als Augentropfen werden Beta-Blocker zu ca. 80 % über die Augenbindehaut und die Nasenschleimhaut absorbiert. Dabei wird der First-pass-Effekt umgangen, so dass systemisch wirksame Plasmakonzentrationen resultieren können. Die Interaktion ist daher auch bei Beta-Blocker-haltigen Augentropfen zu beachten.
Verstärkte und verlängerte Hypoglykämien möglich
Kardioselektiv bzw. vasodilatierend wirkende Beta-Blocker können die hypoglykämische Wirkung von Insulin in Einzelfällen verstärken und verlängern. Ausserdem können sie die typischen Warnsymptome einer Hypoglykämie (Tremor, Tachykardie, Unruhe, Hungergefühl, Kopfschmerzen) maskieren, Schwitzen als Warnsymptom dagegen verstärken.
Wenn ein Diabetiker mit einem Beta-Blocker behandelt werden soll, ist ein vasodilatierend bzw. kardioselektiv wirkender Beta-Blocker auszuwählen. Die Blutglucose-Konzentrationen sind dabei vor allem zu Beginn und bei Dosisänderungen zu überwachen. Die Patienten sollen auch auf das mögliche Fehlen bzw. die Veränderung von Hypoglykämie-Warnsymptomen hingewiesen werden. Beta-Blocker-haltige Augenzubereitungen: Die Patienten sollen besonders sorgfältig auf Hypoglykämie-Symptome achten und die Blutglucose sehr sorgsam kontrollieren.
Überwachung bzw. Anpassung nötig
Beta-Blocker - FlecainidDie negativ inotropen und überleitungshemmenden Wirkungen der Stoffe können sich additiv verstärken. Bei gleichzeitiger Behandlung mit Propranolol und Flecainid scheint es darüber hinaus zu einer gegenseitigen Hemmung des oxidativen Metabolismus zu kommen. Die Plasmakonzentrationen von Flecainid stiegen bei gleichzeitiger Behandlung mit Propranolol um ca. 20 %, die von Propranolol um ca.30 %. In einem Einzelfall kam es bei einem Patienten mit stark eingeschränkter Herzfunktion unter Flecainid und Sotalol zu Asystolie und kardiogenem Schock mit Todesfolge. Ein weiterer Patient erlitt eine Bradykardie unter Flecainid, Verapamil und Timolol-Augentrofen.
Verstärkte kardiodepressive Wirkung möglich
Bei gleichzeitiger Behandlung mit Beta-Blockern und Flecainid können verstärkte kardiodepressive Effekte (AV-Überleitungsstörungen, Bradykardie, Herzinsuffizienz) auftreten.
Bei gleichzeitiger Behandlung mit Beta-Blockern und Flecainid sollen die Patienten sorgfältig überwacht (Blutdruck, Herzfrequenz, EKG) und die Dosierungen nach Bedarf angepasst werden. Aus Augentropfen werden Beta-Blocker zu ca. 80 % systemisch absorbiert; der First-pass-Effekt wird umgangen und systemisch wirksame Plasmakonzentrationen können resultieren. Die Interaktion ist daher auch bei Beta-Blocker-Augenzubereitungen nicht auszuschliessen.
Überwachung bzw. Anpassung nötig
Amiodaron - Beta-BlockerAdditive Effekte spielen eine Rolle. Ausserdem hemmen Amiodaron und sein Metabolit Desethylamiodaron die Isoenzyme CYP2D6 und CYP2C9, die den oxidativen Metabolismus mehrerer Beta-Blocker (z. B. Metoprolol, Carvedilol, Propranolol) katalysieren. Eine annähernde Verdopplung der Metoprolol-Plasmakonzentrationen wurde bei Patienten mit Vorhofflimmern nach 6 Tagen einer Amiodaron-Sättigungsdosis von 1,2 g/d gemessen.
Verstärkte kardiodepressive Wirkungen
Die gleichzeitige Behandlung mit Amiodaron und einem Beta-Blocker kann eine ausgeprägten Bradykardie, höhergradige atrioventrikuläre Überleitungsstörungen und additive kardiodepressive Wirkungen hervorrufen.
Die gleichzeitige Behandlung mit Amiodaron und Beta-Blockern soll möglichst vermieden werden. Ist die Kombination unerlässlich, sollen Blutdruck, Herzfrequenz und EKG sorgfältig überwacht werden. Die Interaktion ist auch bei Beta-Blocker-Augenzubereitungen denkbar: Aus Augentropfen werden Beta-Blocker zu ca. 80 % über die Augenbindehaut und die Nasenschleimhaut absorbiert. Dabei wird der hepatische First-Pass-Effekt vermieden, so dass systemisch wirksame Plasmakonzentrationen resultieren können.
Überwachung bzw. Anpassung nötig
Beta-Blocker - CholinergikaBeide Stoffgruppen hemmen die kardiale Reizleitung und wirken verengend auf die Bronchialmuskulatur, so dass von einem additiven Effekt ausgegangen wird.
Verstärkte Bradykardie und Bronchokonstriktion möglich
Bei gleichzeitiger Behandlung mit Beta-Blockern und Cholinergika verschiedener Gruppen (Parasympathomimetika, Acetylcholinesterase-Hemmer) können anhaltende Bradykardien und Synkopen auftreten. Bei Anwendung von Methacholin zur Diagnose der bronchialen Hyperreaktivität kann es unter Behandlung mit Beta-Blockern zu einer verstärkten Bronchokonstriktion kommen.
Ist die gleichzeitige Behandlung mit einem Beta-Blocker und einem Cholinergikum unumgänglich, soll das Risiko der Bradykardie bedacht werden. Bei Bedarf sollen die Dosierungen angepasst oder indikationsgerechte Alternativen eingesetzt werden. Der Provokationstest mit Methacholin darf während einer Therapie mit Beta-Blockern nur nach eingehender Nutzen/Risiko-Bewertung eingesetzt werden und sollte frühestens nach einer Karenzzeit von 12 h durchgeführt werden. Aus Augentropfen werden Beta-Blocker zu ca. 80 % absorbiert. Dabei wird der First-Pass-Effekt umgangen, so dass systemisch wirksame Plasmakonzentrationen resultieren können. Die Interaktion ist daher auch bei Ophthalmika mit Beta-Blockern nicht ganz auszuschliessen. Auch Pilocarpin-Augentropfen können systemische Wirkungen hervorrufen.
Überwachung bzw. Anpassung nötig
Beta-Blocker - PropafenonAdditive kardiodepressive Effekte werden angenommen. Bei Beta-Blockern, die durch CYP2D6 metabolisiert werden (Metoprolol, Propranolol) kommt eine Hemmung dieses Isoenzyms durch Propafenon hinzu. Propafenon verminderte die Clearance von Metoprolol und Propranolol. Auch psychische und zentralnervöse Effekte könnten sich addieren, wenngleich diese hauptsächlich bei prädisponierten Patienten vorkommen.
Verstärkte Wirkungen der Beta-Blocker
Bei gleichzeitiger Behandlung mit Beta-Blockern und dem Antiarrhythmikum Propafenon können unvermittelt oder nach kurzer Zeit verstärkte kardiodepressive Effekte auftreten (Blutdruckabfall, Bradykardie, Herzinsuffizienz). Bei einzelnen Patienten wurden sehr starke kardiodepressive Effekte oder psychische Nebenwirkungen wie Angst, Alpträume, Unruhe und Verwirrtheit berichtet.
Bei gleichzeitiger Behandlung mit Propafenon und Beta-Blockern sollen die Patienten sorgfältig auf unerwünscht starke kardiodepressive Wirkungen überwacht und die Dosierungen nach Bedarf angepasst werden. Die Arzneistoffe sollen nicht parenteral gegeben werden. Die Wechselwirkung kann auch mit Beta-Blocker-Augenzubereitungen nicht ausgeschlossen werden, da Beta-Blocker aus Augentropfen zu ca. 80 % systemisch absorbiert werden; der hepatische First-Pass-Effekt wird umgangen und systemisch wirksame Plasmakonzentrationen können resultieren.
Überwachung bzw. Anpassung nötig
Beta-Blocker - COX-2-HemmerCOX-2-Hemmer vermindern die Prostaglandin-Synthese in der Niere und wirken so vasokonstriktorisch und antinatriuretisch: der Blutdruck kann steigen. Weitere Mechanismen können an der kardiovaskulären Toxizität der COX-2-Hemmer beteiligt sein. Celecoxib und Parecoxib können darüber hinaus den oxidativen Metabolismus durch CYP2D6 der betroffenen Beta-Blocker hemmen (Carvedilol, Metoprolol, Propranolol). Die Bioverfügbarkeit von Metoprolol stieg unter gleichzeitiger Behandlung mit Celecoxib im Schnitt um 64 %.
Verstärkte/verminderte Wirksamkeit der Beta-Blocker möglich
Bei gleichzeitiger Behandlung mit einem Beta-Blocker und einem COX-2-Hemmer kann der mittlere arterielle Blutdruck bei einem Teil der Patienten innerhalb von 2 Wochen um mehr als etwa 5 mmHg ansteigen, was auf längere Sicht mit einem erhöhten Herzinfarkt- und Schlaganfall-Risiko verbunden ist. Eine Herzinsuffizienz kann auch in kürzerer Zeit exazerbieren. Allerdings können Celecoxib und Parecoxib die Wirkungen von Beta-Blockern, die durch CYP2D6 abgebaut werden, auch verstärken, so dass hier auch eine verstärkte Blutdrucksenkung und Bradykardie nicht auszuschliessen sind.
Zu Beginn einer gleichzeitigen Therapie mit Celecoxib oder Parecoxib soll auf eventuell verstärkte Wirkungen der Beta-Blocker (Bradykardie, Hypotonie) geachtet und die Dosierung des Beta-Blockers nach Bedarf gesenkt werden. Bei Gabe von COX-2-Hemmern über mehrere Wochen oder Monate soll der Blutdruck in den ersten Wochen besonders sorgfältig überwacht und der Beta-Blocker nach Bedarf höher dosiert werden. Patienten mit Herzinsuffizienz sollen Zeichen der Wasserretention wie Ödeme und Gewichtszunahme ihrem Arzt berichten. Als alternative Analgetika können Paracetamol oder Tramadol erwogen werden. Die Blutdrucksenkung durch Calciumantagonisten wird anscheinend weniger durch Antiphlogistka beeinträchtigt, so dass diese als alternative Antihypertonika erwogen werden können.
Überwachung bzw. Anpassung nötig
Beta-Blocker - DronedaronBei gleichzeitiger Behandlung mit Dronedaron, 800 mg täglich, waren die Bioverfügbarkeiten von Metoprolol und Propranolol um ca. das 1,6-Fache bzw. das 1,3-Fache erhöht. Dies beruht vermutlich auf einer Hemmung von CYP2D6 durch Dronedaron, so dass hiervon nur Beta-Blocker betroffen sind, deren Metabolismus durch CYP2D6 katalysiert wird. Dazu kommen aber additive Effekte auf die Herzfrequenz und die atrioventrikuläre Überleitung.
Bradykardie und Blutdruckabfall möglich
Die gleichzeitige Behandlung mit Dronedaron und Beta-Blockern kann Bradykardien und Blutdruckabfälle hervorrufen.
Die gleichzeitige Behandlung mit Dronedaron soll mit einer niedrigen Beta-Blocker-Dosis begonnen werden; die Dosis soll nur nach einem EKG erhöht werden. Bei Patienten, die zu Beginn der Dronedaron-Therapie bereits Beta-Blocker erhalten, soll ein EKG erstellt und die Dosis des Beta-Blockers nach Bedarf angepasst werden. Aus Ophthalmika werden Beta-Blocker zu ca. 80 % über die Konjunktiva und die Nasenschleimhaut absorbiert. Dabei wird der hepatische First-Pass-Effekt vermieden, so dass systemisch wirksame Plasmakonzentrationen resultieren können. Daher ist auch bei Beta-Blocker-Ophthalmika (Betaxolol, Carteolol, Levobunolol, Metipranolol, Timolol) Vorsicht geboten, besonders bei langsamen Metabolisierern von CYP2D6.
Überwachung bzw. Anpassung nötig
Fingolimod - Bradykard wirkende StoffeAdditive bradykarde Effekte: Bei Therapiebeginn mit Fingolimod sinkt vorübergehend die Herzfrequenz, ausserdem kann es zu einer Verzögerung der atrioventrikulären Überleitung mit einem vorübergehenden, spontan sich zurückbildenden kompletten AV-Block kommen.
Verstärkte Bradykardie bei Behandlungsbeginn mit Fingolimod
Bei gleichzeitiger Behandlung mit Fingolimod und bradykard wirkenden Arzneistoffen (Antiarrhythmika, Beta-Blocker, Cholinergika, Herzglykoside, Ivabradin, Verapamil, Diltiazem) kann eine verstärkte Bradykardie auftreten; relevante QT-Zeit-Verlängerungen sind nicht auszuschliessen: Bei Gabe von Fingolimod während der Behandlung mit bradykard wirkenden Arzneimitteln kann die Herzfrequenz zusätzlich um etwa 15 % sinken.
Wenn die gleichzeitige Behandlung mit Fingolimod und einem bradykard wirkenden Arzneimittel (Beta-Blocker, Antiarrhythmika der Klassen Ia und III, Calciumantagonisten, Herzglykoside, Acetylcholinesterasehemmer, Ivabradin, Pilocarpin) vorgesehen ist, soll zuvor ein Kardiologe konsultiert werden: wenn möglich soll auf ein Arzneimittel gewechselt werden, das die Herzfrequenz nicht senkt. Ist dies nicht möglich, soll die Herzfrequenz der Patienten mindestens über Nacht überwacht werden.
Überwachung bzw. Anpassung nötig
Crizotinib - Bradykard wirkende StoffeAdditive bradykarde Effekte: Unter der Behandlung mit Crizotinib treten sehr häufig teils symptomatische Bradykardien mit Synkope, Schwindel, Hypotonie, Sehstörungen oder Müdigkeit auf. Die volle Wirkung von Crizotinib auf die Herzfrequenz entwickelt sich möglicherweise erst mehrere Wochen nach Behandlungsbeginn.
Gefahr ausgeprägter Bradykardien
Bei gleichzeitiger Behandlung mit Crizotinib und weiteren bradykard wirkenden Stoffen (Alpha-2-Rezeptoragonisten, Antiarrhythmika, Beta-Blocker, Cholinergika, Herzglykoside, Ivabradin, Verapamil) können ausgeprägte Bradykardien auftreten.
Schon während der Behandlung mit Crizotinib alleine müssen Blutdruck und Herzfrequenz regelmässig kontrolliert werden. Dies gilt besonders bei gleichzeitiger Behandlung mit weiteren bradykard wirkenden Arzneistoffen. Treten symptomatische Bradykardien auf, sind je nach Schweregrad das Absetzen der beteiligten Arzneimittel bzw. Dosisreduktionen nötig.
Überwachung bzw. Anpassung nötig
Allergenextrakte (sublingual, Prick-Test) - Beta-BlockerProduktion und Freisetzung von Mediatoren der Anaphylaxie wie Histamin werden durch eine Beta-Blockade vermehrt. Gleichzeitig wird die Empfindlichkeit des kardiovaskulären Systems, der Atmungsorgane und der Haut auf diese Mediatoren erhöht. Dies gilt sowohl für Beta1- als auch für Beta2-Blocker, da die Rezeptoren, die die Mediator-Freisetzung regulieren, gleichermassen blockiert werden. Die Wirkung von Epinephrin kann unter Beta-Blockade vermindert sein oder ganz ausbleiben; trotzdem soll Epinephrin im Fall anaphylaktischer Reaktionen auch unter Beta-Blockade gegeben werden.
Verstärkung anaphylaktischer Reaktionen möglich
Beta-Blocker können anaphylaktische Reaktionen unter der diagnostischen oder therapeutischen Anwendung (Desensibilisierung) von Allergenextrakten verstärken und schwere anaphylaktische Reaktionen (z.B. Schwindelgefühl, Übelkeit, Erbrechen, Tachykardie oder Dyspnoe) hervorrufen. Diese Patienten können unter Umständen nicht auf die Epinephrin-Dosis ansprechen, die üblicherweise zur Behandlung anaphylaktischer Reaktionen angewendet wird. Sublingual applizierte Allergenextrakte rufen seltener anaphylaktische Reaktionen hervor als subkutan applizierte.
Bei einer sublingualen Desensibilisierung oder Pricktestung mit Allergenextrakten während einer Behandlung mit Beta-Blockern - auch am Auge - soll verstärkt auf anaphylaktische Reaktionen geachtet werden. Eine Pricktestung unter Beta-Blockern darf nur durchgeführt werden, wenn vom Ergebnis eine wichtige therapeutische Entscheidung abhängt und systemische anaphylaktische Reaktionen nicht erwartet werden. Auch aus Augenzubereitungen werden Beta-Blocker absorbiert; systemisch wirksame Plasmakonzentrationen können resultieren.
Überwachung bzw. Anpassung nötig
Pasireotid - Bradykard wirkende StoffeAdditive bradykarde Effekte: nach intramuskulärer Applikation von Pasireotid treten häufig Sinusbradykardien auf.
Gefahr ausgeprägter Bradykardien
Bei gleichzeitiger Behandlung mit Pasireotid und weiteren bradykard wirkenden Stoffen (Beta-Blocker, Cholinergika, Herzglykoside, Ivabradin, Verapamil, Diltiazem) können ausgeprägte Bradykardien auftreten.
Bei Patienten, die gleichzeitig mit Pasireotid Arzneimittel erhalten, die Bradykardien auslösen können, wird eine klinische Überwachung der Herzfrequenz empfohlen, vor allem zu Behandlungsbeginn.
Überwachung bzw. Anpassung nötig
Beta-Blocker (Antihypertonika) - Antiphlogistika, nicht steroidaleNicht-steroidale Antiphlogistika vermindern die Prostaglandin-Synthese in der Niere und wirken so vasokonstriktorisch und antinatriuretisch; der Blutdruck kann steigen. Herstellerangaben zufolge haben nicht-steroidale Antiphlogistika keinen Einfluss auf die blutdrucksenkende Wirkung von Nebivolol.
Verminderte blutdrucksenkende Wirkung möglich
Der blutdrucksenkende Effekt der Beta-Blocker kann durch nicht-steroidale Antiphlogistika abgeschwächt werden. Bei einem Teil der Patienten kann der mittlere arterielle Blutdruck innerhalb von 2 Wochen um mehr als 5 mmHg ansteigen, was auf längere Sicht mit einem erhöhten Herzinfarkt- und Schlaganfall-Risiko verbunden ist.
Wenn Antiphlogistika über längere Zeit zusammen mit Beta-Blockern gegeben werden, soll der Blutdruck in den ersten Wochen besonders sorgfältig überwacht und der Beta-Blocker nach Bedarf höher dosiert werden. Bei Antiphlogistika-Gabe weniger als 2 Wochen sind keine weiteren Massnahmen bei Patienten ohne Risikofaktoren nötig. Patienten mit Herzinsuffizienz sollen Zeichen der Wasserretention wie Ödeme und Gewichtszunahme ihrem Arzt berichten. Als alternative Analgetika können Paracetamol oder Tramadol erwogen werden.
In bestimmten Fällen Überwachung bzw. Anpassung nötig
Alpha-2-Rezeptoragonisten - Beta-BlockerDie verstärkte hypotensive und bradykarde Wirkung beruht auf additiven Effekten. Der Entzugshochdruck nach dem Absetzen von Alpha-2-Rezeptoragonisten wird auf eine ungehinderte alpha-adrenerge Stimulation durch vermehrt zirkulierende Katecholamine zurück geführt. Dabei wird angenommen, dass Katecholamine während der Alpha-2-Stimulation in den Neuronen kumulieren und beim plötzlichen Therapieabbruch freigesetzt werden. Vor allem nicht-selektive Beta-Blocker hemmen die beta-2-vermittelte Vasodilatation, so dass eine verstärkte Vasokonstriktion resultiert. Stoffe aus Augentropfen werden über die Augenbindehaut und die Nasenschleimhaut absorbiert. Dabei wird der hepatische First-Pass-Effekt umgangen, so dass systemisch wirksame Plasmakonzentrationen resultieren können. Die Interaktion ist deshalb auch bei Ophthalmika zu erwarten.
Verstärkte hypotensive und bradykarde Effekte/Entzugshochdruck
Bei gleichzeitiger Behandlung mit Beta-Blockern und Alpha-2-Rezeptoragonisten können sich die hypotensiven und bradykarden Effekte verstärken. Ausserdem können Beta-Blocker den Entzugshochdruck bei Abbruch einer Therapie mit Alpha-2-Rezeptoragonisten deutlich verstärken. Der plötzliche Blutdruckanstieg kann von Agitation, Kopfschmerzen, Erbrechen und Schwindel begleitet und lebensbedrohlich sein.
Alpha-2-Rezeptoragonisten und die Kombination mit Beta-Blockern sind in der Bluthochdrucktherapie Mittel der zweiten Wahl. Werden sie kombiniert, müssen Blutdruck und Herzfunktion sorgfältig überwacht werden. Wird die Behandlung abgebrochen, muss zur Vermeidung eines lebensbedrohlichen Entzugshochdrucks z u e r s t die Dosis des Beta-Blockers über etwa eine Woche stufenweise vermindert werden. Dann kann der Alpha-2-Rezeptoragonist ausgeschlichen werden, ebenfalls über etwa eine Woche. Auch Augenzubereitungen mit Beta-Blockern bzw. Alpha-2-Rezeptoragonisten sollen mit Vorsicht zusammen angewandt werden.
Vorsichtshalber überwachen
Lidocain - Beta-BlockerVermutlich reduzieren die Beta-Blocker über eine Verminderung der Leberdurchblutung oder durch eine Hemmung von Cytochrom-P450-abhängigen Enzymen die Elimination von Lidocain. Bei gleichzeitiger Behandlung mit den betroffenen Beta-Blockern wurden Erhöhungen der Plasmakonzentrationen im steady state zwischen ca. 20 % und 30 % berichtet. Auch additive pharmakodynamische Effekte spielen eventuell eine Rolle. Über die meisten Beta-Blocker liegen im Hinblick auf eine Interaktion mit Lidocain keine Daten vor. Für Atenolol, Penbutolol und Pindolol wurde in je einer Studie keine Interaktion mit Lidocain gefunden.
Verstärkte Wirkungen von Lidocain möglich
Die systemischen Wirkungen von Lidocain können in Einzelfällen durch gleichzeitige Behandlung mit Beta-Blockern verstärkt werden. In wenigen Einzelfällen wurden Überdosierungssymptome beschrieben. Schwindel, Konfusion, Lethargie, Übelkeit, Krämpfe, Blutdruckabfall, Bradykardie oder Tachykardie sowie Atemdepression könnten auftreten.
Werden die betroffenen Beta-Blocker und intravenöses Lidocain gleichzeitig eingesetzt, sollen die Patienten auf Überdosierungssymptome überwacht werden; bei Bedarf ist die Lidocain-Dosis zu reduzieren. Auch bei gleichzeitiger Anwendung von Lidocain als Lokalanästhetikum soll sorgfältig auf Überdosierungssymptome geachtet werden. Alternativ kann - indikationsgerecht - Pindolol als Beta-Blocker angewendet werden.
Vorsichtshalber überwachen
Beta-Blocker - InhalationsanästhetikaDie kardiovaskulären Kompensationsreaktionen können durch Beta-Blocker beeinträchtigt werden, so dass sich die negativ inotrope Wirkung der Inhalationsnarkotika verstärken kann.
Verstärkte Blutdrucksenkung möglich
Die gleichzeitige Anwendung von Beta-Blockern und Inhalationsnarkotika kann die reflektorische Tachykardie während einer Narkose abschwächen und das Risiko für eine ausgeprägte Hypotonie erhöhen.
Beta-Blocker sollen weder vor noch nach einer Anästhesie abgesetzt werden. Auch eine abrupte Dosisreduktion ist zu vermeiden. Der Anästhesist soll über die Anwendung von Beta-Blockern informiert werden, auch wenn sie in Form von Augenzubereitungen appliziert werden. Das Anästhetikum der Wahl soll so wenig negativ inotrop wie möglich sein.
Vorsichtshalber überwachen
Mutterkornalkaloide - Beta-BlockerAdditive vasokonstriktorische Effekte.
Erhöhtes Risiko von peripheren Durchblutungsstörungen
Die gleichzeitige Behandlung mit vasokonstriktorisch wirkenden Mutterkornalkaloiden (Ergotamin, Dihydroergotamin, Methylergometrin, Methysergid) und Beta-Blockern kann das Risiko von peripheren Durchblutungsstörungen (Kältegefühl, Schmerzen, Parästhesien, blasse/bläuliche Verfärbung von Gliedmassen) erhöhen. In Einzelfällen wurden schwere Ischämien bzw. Nekrosen berichtet.
Die beiden Arzneistoffgruppen sollen mit Vorsicht gleichzeitig angewandt werden. Ergotamin soll nur bei therapieresistenten oder sehr langen Migräne-Anfällen eingesetzt werden. Die Patienten sollen über die Symptome von Durchblutungsstörungen informiert werden, damit rechtzeitig Massnahmen eingeleitet werden können.
Vorsichtshalber überwachen
Beta-Blocker - RifampicinRifampicin induziert verschiedene Cytochrom-P-450-abhängige Enzyme, die am oxidativen Metabolismus vieler Beta-Blocker beteiligt sind, sowie das Transportprotein P-Glycoprotein und kann so die Elimination der genannten Beta-Blocker beschleunigen. In einer Studie mit 12 Probanden reduzierte die gleichzeitige Gabe von Rifampicin die AUC von Carvedilol ca. 60 %; dabei war die Wirkung auf den systolischen Blutdruck verringert. In einer Studie mit Atenolol veränderte Rifampicin die pharmakokinetischen Parameter von Atenolol nur gering (Clearance erhöht auf 109 % im Vergleich zu Placebo 86%), der systolische Blutdruck war im Schnitt minimal erhöht (108,7 mmHg zu Placebo 104,4 mmHg).
Verminderte Wirksamkeit der Beta-Blocker möglich
Rifampicin kann bei einem Teil der Patienten die Wirksamkeit der Beta-Blocker Atenolol, Bisoprolol, Carvedilol, Celiprolol, Metoprolol, Propranolol und Timolol beeinträchtigen.
Bei gleichzeitiger Behandlung mit Rifampicin soll vorsichtshalber auf ausreichende Wirksamkeit der betroffenen Beta-Blocker geachtet werden. Die Dosierung soll nach Bedarf erhöht bzw. nach dem Absetzen von Rifampicin wieder gesenkt werden.
Vorsichtshalber überwachen
Beta-Blocker - Nifedipin und -DerivateBeta-Blocker und Dihydropyridin-Derivate wirken additiv blutdrucksenkend und ergänzen sich in ihren antianginösen Effekten. Nifedipin und einige Dihydropyridin-Derivate hemmen ausserdem den Metabolismus einiger Beta-Blocker durch CYP2D6. Umgekehrt können einige Beta-Blocker die Bioverfügbarkeit von Dihydropyridin-Derivaten erhöhen. Aus Augentropfen werden Beta-Blocker zu ca. 80 % über die Augenbindehaut und die Nasenschleimhaut absorbiert; dabei wird der hepatische First-pass-Effekt umgangen, so dass systemisch wirksame Plasmakonzentrationen resultieren können.
In Einzelfällen Bradykardie, Hypotonie, Herzinsuffizienz
Die gleichzeitige Behandlung mit Beta-Blockern - auch in Augentropfen - und Nifedipin-Derivaten (Dihydropyridinen) kann eine verstärkte Blutdrucksenkung hervorrufen; in Einzelfällen kann es bei Patienten mit latenter Herzleistungsschwäche zu Herzinsuffizienz und AV-Überleitungsstörungen kommen.
In der Regel ist eine Kombinationstherapie mit Nifedipin-Derivaten und Beta-Blockern wirksam und sicher. Auf verstärkte hypotensive und kardiodepressive Effekte soll besonders zu Beginn der Behandlung geachtet werden. Bei Patienten mit eingeschränkter Herztätigkeit sollen Beta-Blocker-Augentropfen und Dihydropyridin-Derivate möglichst nicht gleichzeitig eingesetzt werden.
Vorsichtshalber überwachen
Beta-Blocker - ChinidinChinidin hemmt den CYP2D6-katalysierten oxidativen Metabolismus der Beta-Blocker, die CYP2D6-Substrate sind; erhöhte Plasmakonzentrationen von Timolol, Propranolol und Metoprolol wurden bei gleichzeitiger Behandlung mit Chinidin gemessen. Erhöhte Timolol-Plasmakonzentrationen traten auch bei Anwendung von Augentropfen auf. Darüber hinaus spielen wahrscheinlich additive kardiodepressive Effekte eine Rolle.
Verstärkte kardiodepressive Wirkung - Bradykardie, Hypotonie
Die gleichzeitige Behandlung mit Chinidin und Beta-Blockern - auch in Augentropfen - kann eine verstärkte Kardiodepression mit Blutdruckabfall und Herzrhythmusstörungen hervorrufen.
Bei gleichzeitiger Behandlung mit Beta-Blockern und Chinidin sollen vorsichtshalber Herzfunktion und Blutdruck sorgfältiger überwacht werden. Dies gilt besonders für die Kombination mit Sotalol, bei der ein erhöhtes Risiko für QT-Zeit-Verlängerungen besteht. Patienten unter Chinidin/Verapamil sollen Beta-Blocker nicht intravenös erhalten. Auch bei gleichzeitiger Behandlung mit Beta-Blocker-Augentropfen soll mit Hypotonie und Bradykardie gerechnet werden.
Vorsichtshalber überwachen
Sympathomimetika - Beta-BlockerDie Blockade von Beta1- und Beta2-Adrenozeptoren durch Beta-Blocker lässt möglicherweise die Stimulation von Alpha-Adrenozeptoren durch die Sympathomimetika stärker hervortreten. Dies ist besonders bei nicht-selektiven Beta-Blockern wie Propranolol zu erwarten, da hier keine vasodilatatorische Gegenregulation durch Aktivierung der Beta2-Rezeptoren erfolgen kann. Dadurch kommt es zu einer verstärkten peripheren Vasokonstriktion mit konsekutivem Blutdruckanstieg. Zusätzlich kann es durch einen vagalen Reflex zu einer Verstärkung der negativ chronotropen Wirkung der Beta-Blocker und damit zu einer Bradykardie kommen.
Blutdruckanstieg und Bradykardie möglich
Bei gleichzeitiger Anwendung von Beta-Blockern und Sympathomimetika, die als Antihypotonika oder schleimhautabschwellende Mittel bei Erkältungen eingesetzt werden, kann es zu starkem Blutdruckanstieg und einer Reflexbradykardie kommen.
Wenn gleichzeitig mit Sympathomimetika und Beta-Blockern behandelt werden muss, sind Blutdruck und Herzfunktion vorsichtshalber zu überwachen. Wenn möglich, sollen kardioselektive Beta-Blocker eingesetzt werden. Während der Behandlung mit nicht-selektiven Beta-Blockern soll auf systemisch wirksame, Sympathomimetika-haltige Erkältungsmittel möglichst verzichtet werden.
Vorsichtshalber überwachen
Alpha/Beta-Sympathomimetika - Beta-Blocker, kardioselektiveDie Blockade von Beta1- und Beta2-Adrenozeptoren durch Beta-Blocker lässt möglicherweise die Stimulation von Alpha-Adrenozeptoren durch Sympathomimetika stärker hervortreten, da die vasodilatatorische Gegenregulation über Beta2-Adrenozeptoren ausbleibt. Bei kardioselektiven Beta-Blockern ist dieser Effekt deutlich geringer ausgeprägt als bei nicht-selektiven Beta-Blockern, da die Gegenregulation über die Beta2-Adrenozeptoren nicht ausgeschaltet ist. Bei Patienten, die unter Beta-Blocker-Therapie einen anaphylaktischen Schock erleiden, ist die Mortalität erhöht. Dies beruht auf einer verstärkten Produktion von Histamin und anderen Mediatoren, die normalerweise durch beta-adrenerge Mechanismen gehemmt wird, sowie auf einer erhöhten Sensibilität des kardiovaskulären Systems, der Atmungsorgane und der Haut gegenüber diesen Mediatoren. Die Wirkung von Epinephrin kann unter diesen Umständen vermindert sein oder ganz aus bleiben.
Starker Blutdruckanstieg möglich
Bei gleichzeitiger Anwendung von kardioselektiven Beta-Blockern mit Sympathomimetika, die sowohl an Alpha- als auch an Beta-Adrenozeptoren angreifen, kann der kardiovaskuläre und bronchodilatatorische Effekt vermindert sein und in Einzelfällen der Blutdruck stark ansteigen, worauf eine Bradykardie folgen kann. Bei einem anaphylaktischen Schock während der Therapie mit Beta-Blockern ist die Wirksamkeit von Epinephrin vermindert.
Die Notwendigkeit einer gleichzeitigen Behandlung mit kardioselektiven Beta-Blockern und den betroffenen Alpha/Beta-Sympathomimetika (z. B. zur Gefässverengung) soll jeweils sorgfältig geprüft werden. Ist sie erforderlich, soll der Blutdruck der Patienten überwacht werden. Bei Patienten mit allergischer Prädisposition ist die Indikation für eine Behandlung mit Beta-Blockern besonders streng zu stellen. Im Falle von anaphylaktischen Reaktionen (Schock) während einer Beta-Blocker-Therapie ist die systemische Gabe von Epinephrin trotz des Interaktionsrisikos in jedem Fall indiziert.
Vorsichtshalber überwachen
Antidiabetika, orale - Beta-Blocker, kardioselektiv bzw. vasodilatierendVor allem unspezifische Beta-Blocker, die sowohl beta1- als auch beta2-Rezeptoren hemmen, können die Blutzuckerregulation über verschiedene Mechanismen verändern und dadurch die Insulinresistenz verstärken. Bei einer Hypoglykämie hemmen die Beta-Blocker die durch den Sympathikus vermittelten gegenregulatorischen hyperglykämischen Effekte (Glykogenolyse, Gluconeogenese) sowie die ebenfalls durch den Sympathikus ausgelösten Warnsymptome. Bei erhöhten Serumkonzentrationen von Adrenalin und gleichzeitiger Blockade der beta1- und beta2-Rezeptoren tritt die Stimulation der Alpha-Rezeptoren als Vasokonstriktion und Blutdruckanstieg stärker in Erscheinung. Bei kardioselektiv bzw. vasodilatierend wirkenden Beta-Blockern ist diese Wirkung ebenfalls nicht ganz auszuschliessen. Die Selektivität kann in höheren Dosierungen verloren gehen. Als Augentropfen werden Beta-Blocker zu ca. 80 % über die Augenbindehaut und die Nasenschleimhaut absorbiert. Dabei wird der First-pass-Effekt umgangen, so dass systemisch wirksame Plasmakonzentrationen resultieren können. Die Interaktion ist daher auch bei Beta-Blocker-haltigen Augentropfen zu beachten.
Verstärkte und verlängerte Hypoglykämien möglich
Eine durch orale Antidiabetika ausgelöste Hypoglykämie kann durch Beta-Blocker verstärkt und verlängert werden. Bei vasodilatierend bzw. kardioselektiv wirkenden Beta-Blockern ist dieser Effekt wesentlich geringer ausgeprägt als bei nicht kardioselektiven Beta-Blockern. Ausserdem können Beta-Blocker die Warnsymptome einer Hypoglykämie (Tremor, Tachykardie, Unruhe, Hungergefühl, Kopfschmerzen) maskieren; Schwitzen als Hypoglykämie-Symptom kann dagegen verstärkt sein.
Wenn ein Diabetiker einen Beta-Blocker benötigt, ist ein vasodilatierend bzw. kardioselektiv wirkender Beta-Blocker (z. B. Atenolol, Betaxolol, Carvedilol, Celiprolol, Metoprolol, Nebivolol) zu bevorzugen. Die Blutglucose-Konzentrationen sind dabei vor allem zu Beginn und bei Dosisänderungen zu überwachen. Die Patienten sollen auch auf das mögliche Fehlen bzw. die Veränderung von Hypoglykämie-Warnsymptomen hingewiesen werden. Beta-Blocker-haltige Augenzubereitungen: Die Patienten sollen besonders sorgfältig auf Hypoglykämie-Symptome achten und die Blutglucose sehr sorgsam kontrollieren.
Vorsichtshalber überwachen
Muskelrelaxantien, peripher angreifende - Beta-BlockerAnscheinend haben Beta-Blocker selbst eine geringe muskelrelaxierende Wirkung, so dass additive Effekte vermutet werden. Die Infusion von Esmolol verlängerte die neuromuskuläre Blockade durch Suxamethoniumchlorid von 5 auf 8 min. Die klinische Wirkung von Mivacurium verlängerte sich mässig um ca. 18,6 %.
Verstärkung/Verlängerung der neuromuskulären Blockade möglich
Die muskelrelaxierende Wirkung der peripheren Muskelrelaxantien kann durch gleichzeitige systemische Behandlung mit Beta-Blockern etwas verstärkt bzw. verlängert werden.
Falls Beta-Blocker vor einer Allgemeinnarkose bzw. vor der Anwendung peripherer Muskelrelaxantien nicht abgesetzt werden sollen, muss der Narkosearzt über die Beta-Blocker-Therapie informiert werden.
Vorsichtshalber überwachen
Beta-Sympathomimetika - Beta-Blocker, kardioselektiveDa die Selektivität der Beta-Blocker mit steigender Dosis abnimmt, können auch kardioselektive Beta-Blocker die Wirkungen der Beta-Sympathomimetika an Beta2-Rezeptoren im Bronchialsystem und am Uterus antagonisieren. Aus Ophthalmika werden Beta-Blocker zu ca. 80% absorbiert. Dabei wird der hepatische First-Pass-Effekt umgangen, so dass systemisch wirksame Plasmakonzentrationen resultieren können.
Verminderte Wirkung der Beta-Sympathomimetika
Kardioslektive Beta-Blocker können die bronchodilatatorischen bzw. tokolytischen Wirkungen von Beta-Sympathomimetika abschwächen oder aufheben. Bei Asthmapatienten kann dies zu schwerer Exacerbation und bei Patienten mit COPD zu einer Verschlechterung der Lungenfunktion führen.
Bei Patienten mit Asthma bronchiale oder COPD, die mit Beta-Sympathomimetika behandelt werden, kann eine begleitende Behandlung mit kardioselektiven Betablockern erfolgen, wenn diese klar indiziert sind. Die Behandlung sollte individuell, beginnend mit niedriger Dosen und allmählicher Dosissteigerung erfolgen. Hohe akute Dosierungen sollten vermieden werden. Es kann auch notwendig sein, die Dosierung des Sympathomimetikas zu erhöhen. Vorsicht ist auch bei Augenpräparaten mit Beta-Blockern geboten, wobei Betaxolol bevorzugt eingesetzt werden sollte. Eine Überdosierung mit Fenoterol während der Tokolyse sollte mit einem kardioselektiven Betablocker behandelt werden, um die tokolytische Wirkung aufrechtzuerhalten.
Vorsichtshalber überwachen
Alpha-1-Rezeptorantagonisten - Beta-BlockerAdditive blutdrucksenkende Effekte sowie eine Hemmung der kompensatorischen Steigerung von Herzfrequenz und Herzminutenvolumen durch Beta-Blocker, die sonst infolge der Gabe von Alpha-1-Blockern auftritt, verursachen die verstärkten Blutdruckabfälle.
Verstärkte blutdrucksenkende Wirkung ("First-dose-Effekt")
Während einer Therapie mit Beta-Blockern kann der First-dose-Effekt der Alpha-1-Blocker (orthostatischer Blutdruckabfall mit Kollapsneigung) häufiger und stärker auftreten.
Eine Verstärkung des First-dose-Effekts ist nur dann zu erwarten, wenn die Therapie mit einem Alpha-1-Blocker während einer Behandlung mit Beta-Blockern begonnen wird, nicht bei Gabe in umgekehrter Reihenfolge. Generell soll die Therapie mit einem Alpha-1-Blocker mit einer niedrigen Dosis begonnen und diese nach Bedarf erhöht werden. Nach Einnahme der ersten Dosis sollen die Patienten möglichst einige Zeit liegen; sinnvoll ist es auch, die erste Dosis vor dem Schlafengehen einzunehmen. Die Patienten sollen darüber informiert werden, dass es in der Anfangsphase der Behandlung zu Blutdruckabfällen beim Aufstehen kommen kann; Situationen, in denen Schwindel und Schwäche ein Verletzungsrisiko bergen, sind zu meiden. Eine Verstärkung des First-dose-Effekts kann auch durch Beta-Blocker-haltige Augenzubereitungen hervorgerufen werden.
In der Regel keine Massnahmen erforderlich
Наведите телефон на qr-код

Поделиться в социальных сетях
Отзывов (0)
Написать отзыв
Похожие товары
Атедурекс Мите 50/12,5 мг 100 таблеток покрытых оболочкой
Что такое Атедурекс / - мите и когда он используется?Атедурекс / - мите объединяет в одной таблет..
8834.00 RUB
Атенил 100 мг 100 таблеток
Что такое Атенил / - мите / - субмите и когда он используется?Атенил защищает сердце от чрезмерных н..
11145.96 RUB
Атенил Мите 50 мг 100 таблеток
Что такое Атенил / - мите / - субмите и когда он используется?Атенил защищает сердце от чрезмерны..
8491.48 RUB
Вы смотрели

Бесплатная консультация опытного специалиста
Опишите симптомы или нужный препарат – мы поможем подобрать его дозировку или аналог, оформим заказ с доставкой на дом или просто проконсультируем.
Нас 14 специалистов и 0 ботов. Мы всегда будем с вами на связи и сможем связаться в любое время.
Хит продаж
ГерпоТерм ручка от герпеса
Код продукта: 7798882Herpotherm® — нагревательная ручка Герпес не только некрасив, но и может быть очень болезненным. Со..
8598.08 RUB
А. Фогель Витамин E 120 капсул
Код продукта: 5874703Масло зародышей пшеницы богато ненасыщенными жирными кислотами, которые благотворно влияют на метаб..
3354.60 RUB
Алгифор Форте 400 мг 10 таблеток покрытых оболочкой
Код продукта: 3398902..
3679.47 RUB
Вальверде Сон 60 таблеток покрытых оболочкой
Код продукта: 3345981Что такое Вальверде Сон и когда он используется?Вальверде Сон содержит сухие экстракты корней валер..
8571.21 RUB
Вита Омексантин 60 капсул
Код продукта: 6161945Вита Омексантин - это пищевая добавка с маслом криля и рыбьим жиром, которая содержит омег..
16813.41 RUB
Виталюкс Плюс Омега + Лютеин 84 капсулы
Код продукта: 7844010Виталюкс Плюс Омега + Лютеин дополняет ежедневный рацион ценными витаминами C и E, микроэлементами ..
10580.13 RUB
Витамин Д3 Вильд масляный 500 МЕ / 1 капле флакон 10 мл
Код продукта: 7774887Что такое Витамин Д3 Вильд и когда он используется?Витамин Д3 Вильд представляет собой масляный ра..
6391.28 RUB
Исландика 40 пастилок без сахара
Код продукта: 2561234Zuckerfreie Pastillen mit Islandlischem Moos- und Tannenspitzenextrakt, mit Sussungsmitteln aromatis..
1893.41 RUB
Кармол Спорт 80 мл гель
Код продукта: 2578306Что Carmol Sportgel и когда она применяется?Carmol Sportgel содержит эфирные Масла из 11 лекарственн..
6881.03 RUB
Кольпермин 100 капсул
Код продукта: 980211Что такое Кольпермин и когда он используется?Активный ингредиент Кольпермина состоит из натурального..
7660.11 RUB
Лайтеа 80 мг 56 капсул
Код продукта: 7451119Что такое Лайтеа и когда его используют?Лайтеа - лекарственное средство на травах, которое исполь..
11700.58 RUB
Мебукаин Н 30 пастилок
Код продукта: 7435385Что такое Мебукаин Н и когда он используется?Мебукаин Н содержит антисептик цетилпиридин хлорид и ме..
4517.68 RUB
Флатулекс 50 жевательных таблеток
Код продукта: 1647264Что такое Флатулекс и когда он используется?Флатулекс - это лекарство для лечения симптомов, вызванн..
2499.09 RUB
Экстра Селл Матрикс C-II 120 таблеток
Код продукта: 5677150Экстра Селл Матрикс C-II является "младшим братом" напитка Экстра Селл Матрикс в виде таблеток...
13718.68 RUB